¿QUÉ ES LA EXODONCIA?
Es el acto quirúrgico mediante el cual se extraen los dientes de sus alvéolos con el menor trauma posible. Es una cirugía laboriosa que requiere de una serie de técnicas y el instrumental necesario para lograr su objetivo. Pueden no tener ninguna complicación así como puede complicarse.
Historia:
La extracción dental es posiblemente el primer procedimiento ontológico efectuado por el hombre.

Documentos históricos que se remontan a la era pre-cristiana, nos revelan procedimientos y equipo destinado para tal fin, lo cual no es de extrañar por cuanto el dolor dentario ha acompañado al ser humano desde la época pre-histórica. No fue sin embargo, sino hasta mediados del siglo pasado cuando la ciencia médica en particular la ciencia ontológica principiaron a dar a la extracción dentaria el valor quirúrgico que le corresponde.

-El cirujano dentista Le Montier en 1760, realizó la operación de una fisura palatina, la cuál consistió en juntar los bordes de la hendidura mediante suturas y luego avivarlos con cauterio, el aspecto quirúrgico de la fisura palatina reapareció en 1816, con Von Graefe, quien estableció el principio de la uranoestafilorrafia, como tipo básico.


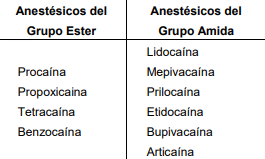
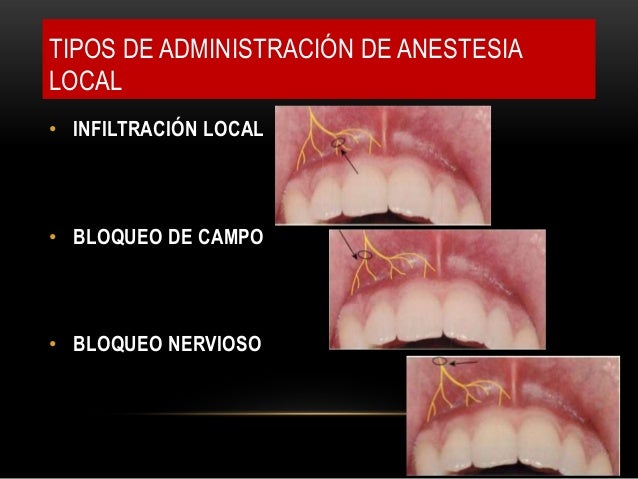
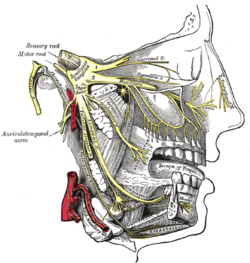
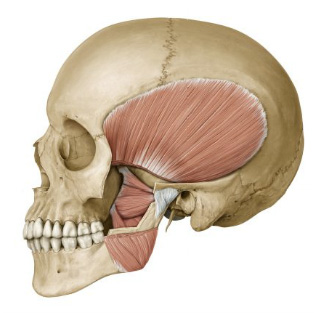
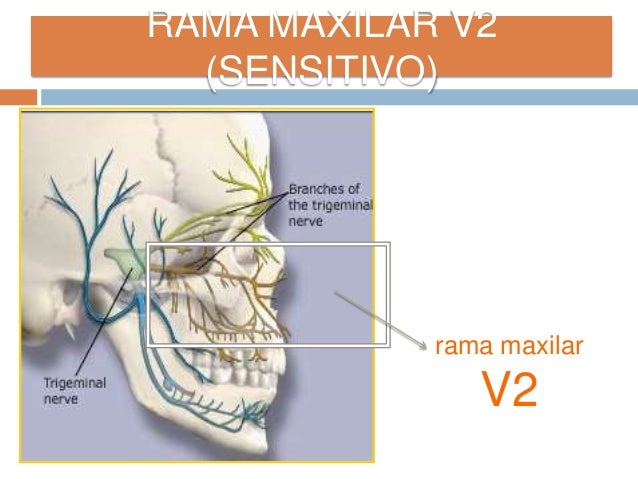
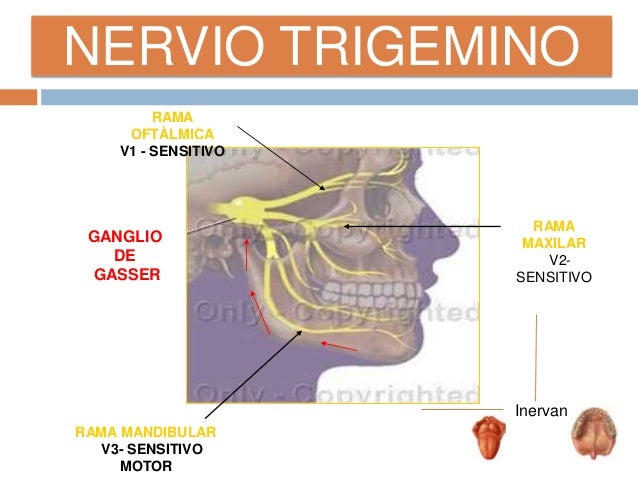
1.-Para que el odontologo pueda realizar una anestesia dental profunda debe recordar la inervacion precisa de los diente y tejidos adyacentes y determinar con precisión que anestesia utlizar en dicho paciente.
2.-Para el manejo de pacientes que presentan ansiedad y que van a someterse a una exodoncia se le puede administrar un fármaco preoperatoriamente vía oral (Diazepam o Lorazepam) también se puede hacer uso de la sedacion del paciente mediante el Oxido Nitroso.

- 1ros instrumentos rudimentarios en la exodoncia antigua Grecia, por Asclepio y Esculapio.
- Andrea Vesalio (1565), propone la intervención quirúrgica de tercer molar por osteotomia.
- En 1370 Fabricon de Acquapendende diseña instrumental adaptados a la morfología dental.
- Simon Hullichen (1860) medico-dentista en Estados Unidos es considerado el fundador de la cirujia bucal y maxilofacial.

-El cirujano dentista Le Montier en 1760, realizó la operación de una fisura palatina, la cuál consistió en juntar los bordes de la hendidura mediante suturas y luego avivarlos con cauterio, el aspecto quirúrgico de la fisura palatina reapareció en 1816, con Von Graefe, quien estableció el principio de la uranoestafilorrafia, como tipo básico.

EVALUACIÓN Y ESTUDIOS PRE OPERATORIOS DEL PACIENTE.
1-Historia clínica.
2-Pruebas de laboratorio:
- Tiempo de sangrado
- PT
- TPT
- Perfil lipídico
- Antibioticos para aminorar la carga bacteriana, profilaxis en caso de que lo requiera.
5-Estudios radiográficos.
- Peri apical.
- Panorámica.
CONTROL DEL DOLOR.
La extracción dental, sea simple o quirúrgica provocara dolor tanto en tejidos blandos como en tejidos duros. Para ello es necesario administrar un anestésico local profundo que debe eliminar la sensibilidad de la pulpa y tejidos adyacentes al órgano dentario.
1.-Para que el odontologo pueda realizar una anestesia dental profunda debe recordar la inervacion precisa de los diente y tejidos adyacentes y determinar con precisión que anestesia utlizar en dicho paciente.
2.-Para el manejo de pacientes que presentan ansiedad y que van a someterse a una exodoncia se le puede administrar un fármaco preoperatoriamente vía oral (Diazepam o Lorazepam) también se puede hacer uso de la sedacion del paciente mediante el Oxido Nitroso.
EVALUACIÓN CLÍNICA PRE-OPERATORIA DE LOS DIENTES A EXTRAER.
1.-El odontologo deberá realizar una evaluación encaminada a explorar el diente a extraer para así conocer la dificultad y los factores que pudieran intervenir en el proceso de la extracción.


2.-Estado periodontal: la situación del periodonto es muy importante, especialmente de la zona periapical. En ocasiones puede comprobarse radiológicamente la existencia de una lesión periapical que tendrá que eliminarse, e igualmente puede detectarse la presencia de imágenes radiológicas (radioopacas) que nos avisarán sobre la dificultad de la extracción.
3.-Estado del hueso: se observaran la estructura y la trabeculación del hueso vecino, controlando la posibilidad de la presencia de patología relativamente común: quistes, dientes incluidos, osteítis, entre otras, o de otras de etiología menos frecuente pero posibles como la tumoral.
ACCESO:
Cuando la apertura oral es menor a 20 mm dificultara la exodoncia simple.
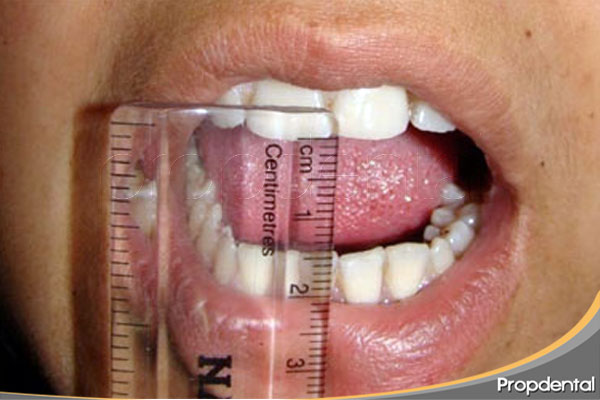
Factores que intervienen en la apertura oral:
- Trismus.
- Disfunciones de la ATM.
- Fibrosis en músculos masticadores.
- Mal posiciones dentales.
MOVILIDAD.
Presencia de enfermedad periodontal grave produce movilidad dental excesiva, esto facilita la extracción

La presencia de anquilosis e hipersementosis hacen que los dientes tengan menor movilidad de lo normal.
ESTRUCTURAS ADYACENTES.
Evaluación de dientes adyacentes, los cuales pueden presentar restauraciones de gran tamaño que comprometan su estado de integridad.
EVALUACION RADIOLOGICA.
Es de demasiada importancia realizar un estudio radiografico previo a realizar la exodoncia, nos permitira reconocer anormalidades que dificulten el procedimiento, como por ejemplo:
1.-Relaciones con los dientes vecinos, erupcionados o no
2.-Situación respecto a las estructuras vecinas importantes.
3.-Morfología de las raíces. En este aspecto es de demasiada importancia reconocer el numero y las formas de las raíces, para así planear el procedimiento correcto.
4.-Hueso circundante.
5.-Proximidad de las raices de molares superiores respecto al suelo del seno del maxilar.
6.-Proximidad de las raices de molares inferiores respecto al contacto alveolar inferior.
7.- Numero de raices.
8.-Curvatura y grado de divergencia de las raices. Disercion.
9.-Forma de las raices y tamaño de las raices.
10.-Caries radicular.
11.-Presencia de reabsorción interna y externa.
INDICACIONES PARA LA EXODONCIA.
Puede considerarse para extracción cualquier pieza dental que no sea último dentro del mecanismo masticatorio normal o venga a detrimento del mismo.
1.-Caries severa que no permite la restauración del diente afectado. En condiciones pulpares patológicas, ya sea agudas o crónicas, en aquellos casos en que no sea practicable la endodoncia. Así mismo en aquellas piezas que no puedan ser restaurables por procedimientos operatorios, aún cuando una condición pulpar patológica no sea demostrable.

2.-Necrosis pulpar o pulpitis irreversible en dientes no susceptibles de tratamiento endodontico.

3.-En condiciones periodontales agudas o crónicas, que no sean tratables periodontalmente.
4.-Efectos traumáticos en un a pieza dental o su alveolo, que sobrepasen la
posibilidad de reparación. Fracturas dentarias y óseas.
5.- Piezas dentales incluídas o supernumerarias.
6.- Cuando por razones ortodónticas esté indicada la extracción de dientes
eruptados, parcialmente eruptados o retenidos. Aquí se incluyen dientes en mala
posición o terceras molares que no tengan antagonista.
7.- Consideraciones protésicas pueden requerir la extracción de uno o más dientes
para asegurar el diseño o la estabilidad de una prótesis.
8.- En ocasiones las consideraciones estéticas pueden trascender aquellos factores
puramente funcionales e indicar la extracción de un diente.
9.- En condiciones patológicas que envuelvan una o más piezas dentales o cuyo
tratamiento requiera la extracción de una o más piezas. Ejemplo: quistes,
tumores, osteomielitis, necrosis, etc.
10.- En piezas dentales que se encuentran en el campo de radiación terapéutica en
casos de cáncer en la boca o sus estructuras, en determinadas circunstancias.
11.-Fracaso endodontico.
12.-Motivos económicos.
13.-Posición anomala de los dientes.
CONTRAINDICACIONES DE LA EXODONCIA SIMPLE.
LOCALES:
1.-Infección aguda con celulitis descontrolada
2.-Pericoronaritis aguda
3.-Dientes incluidos en neoplasias
4.- Dientes incluidos en zona irradiada
5.-Gingivitis ulcero necrótica aguda (GUNA)
6.- Estomatitis herpética
SISTEMICAS:
1.-Antecedentes de infarto agudo al mio cardio, 6 meses despues de que sufrio un ataque porque es mas propenso a sufrir otro.
2.-Enfermedades metabolicas descompensadas.
3.-Primer y ultimo trimestre de embarazo.
4.-Problemas de coagulacion, solo se pueden tratar con un medico hospitalario presente, referir a especialistas.
5.-Leucemia y linfomas no controladas.
6.-Hipertención arterial no controlada.
7.-Pacientes que tomen o que allan tomado corticosteroides, inmunosupresores y quimioterapicos.
ISTRUMENTAL BASICO EN EXODONCIA.
Fórceps
Como la mayoría de instrumentos dentales consta de 3 partes:
• Mango
• Cuello
• Parte activa
El mango es por donde cogemos el instrumento, deben ser rugoso para que no resbale y grueso.
El cuello del fórceps varía según sea para extraer piezas del maxilar superior o inferior.
Fórceps maxilar Fórceps mandibular Parte activa recta en incisivos en parte activa y el mango forman un premolares y molares 30º a 45º con ángulo de 90º referencia al mango.

Clasificación y numeración fórceps.
ELEVADORES
Son instrumentos que se usan para extraer piezas dentarias, para producir la sindesmotomía, para extraer raíces y restos radiculares enteros o fracturados.
Se usan mucho en las extracciones quirúrgicas.

Presentan también tres partes: mango, tallo y parte activa que es la hoja.
CUIDADOS POST OPERATORIOS.
1.-No consumir irritantes ni alcohol.
2.-Evitar exponerse un tiempo prolongado al sol.
3.-No hacer labores pesados.
4.-Abstenerse a las relaciones sexuales.
5.- No ingerir carne ni grasa.
6.-No fumar, debido a la cicatrizacion.
Suturas.
A la hora de enfrentarse al cierre de una herida o la intervención de unir tejidos u órganos, es muy importante elegir bien el modelo de sutura.
REFERENCIAS BIBLIOGRAFICAS.
http://historiaenexodoncia.blogspot.com/2015/08/historia-de-la-exodoncia.html
https://drive.google.com/file/d/1c1Y4XFrE2nevaiFD324TYkob6jOVdZA7/view
https://www.propdental.es/blog/odontologia/estudios-previos-a-la-exodoncia/
https://www.propdental.es/blog/odontologia/estudios-previos-a-la-exodoncia/
http://uvsfajardo.sld.cu/unidad-iii-generalidades-de-la-exodoncia
https://www.odontologos.mx/odontologos/noticias/2489/tecnicas-de-anestesia-troncular-del-maxilar-inferior
https://www.elsevier.es/corp/generacionelsevier/7-tipos-suturas-estudiante-medicina-conocer/